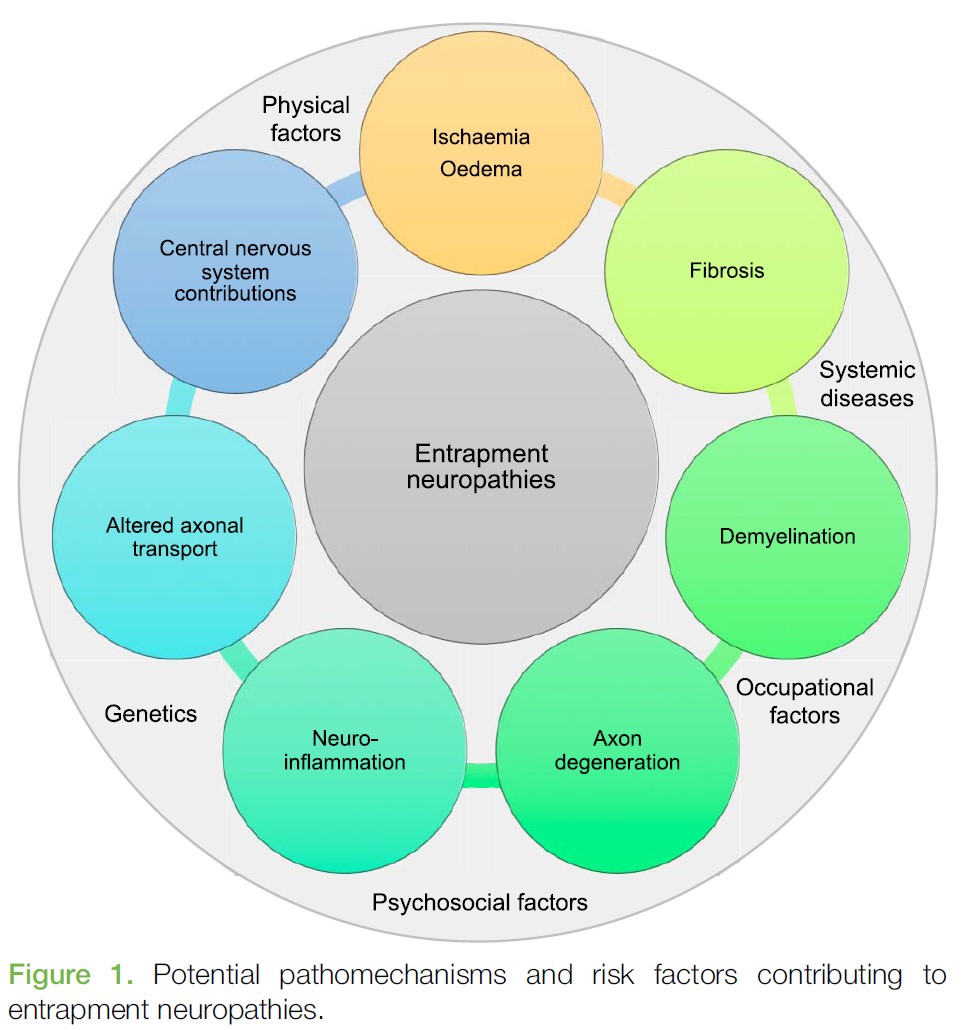
Som nevnt i forrige innlegg er det forskjell på radikulær smerte, radikulopati og somatisk referert smerte. Dette innlegget skal se nærmere på radikulopati.

Hva er radikulopati?
Ordet radikulopati kommer fra «radix», som på latin betyr rot, og «pathos» som på gresk betyr lidelse eller sykdom. Det er radikulopati når en skiveprolaps trykker på en nerverot, og dette fører til nedsatt nervefunksjon. Radikulopati skjer altså når nervekonduksjonen i en spinalnerve/nerverot er blokkert (1). Dette kjennetegnet med muskelsvakhet, nedsatt sensibilitet og bortfall av reflekser (2). Du må gjøre nevrologisk orienterende prøver for å finne ut av om det er radikulopati.
Nervevev er spesielt utsatt for kompresjonsindusert hypoksi, da nervevev er kroppens mest oksykgenkrevende vev (4). Nerver har ofte tykkere støttevev der den går langs knokler og ledd for å beskytte seg bedre. Nerverøttene mangler de to ytterste støttelagene (epinevrium og perinevrium), og det tenkes da at disse er mer mottakelig for skade (5).
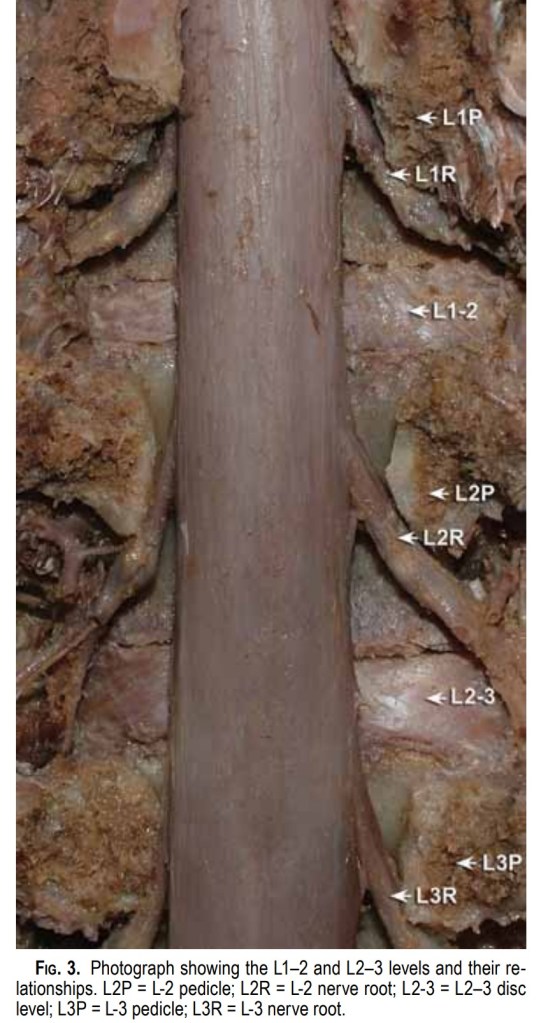
Hva skal til for å gi radikulopati?
Hvor stort trykk, varighet av trykk og type trykk er avgjørende for om det utvikler seg til å bli nerveskade. Type trykk kan være uniformt eller lateralt. Uniformt er når trykket fordeler seg jevnt rundt nerven, f.eks. ved carpaltunnelsyndrom, mens lateralt trykk er når nerven kommer i klem mellom to flater, f.eks. skiveprolaps i foramen intervertebrale (5). Her er et eksempel på lateralt trykk to nerver av forskjellig størrelse (6):
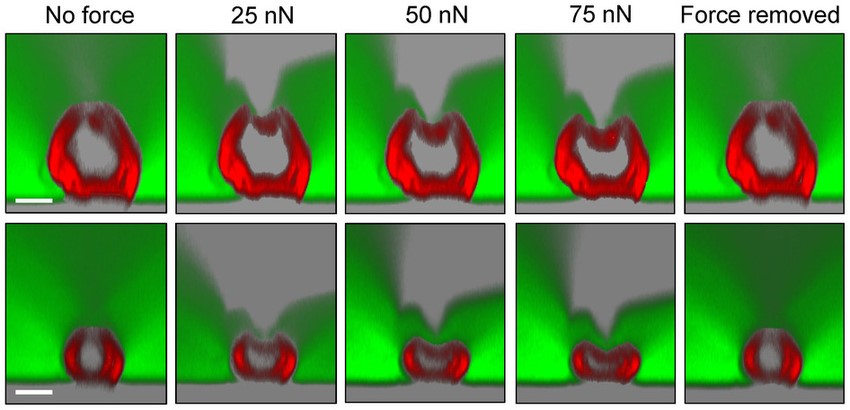
Kompresjon av nerve kan skade både nerve og blodårer i nerven, i hovedsak langs kanten av nerven. Relativt sett gjennomgår de tykke nervefibrene større deformasjon sammenlignet med de tynne nervefibrene, noe som gjør at disse skades først (5). Det er de tykke fibrene man tester ved nevrologisk orienterende prøver. Eksempelvis er lett berøring test av de tykke, myeliniserte A-beta-fibre. Schmid et al. (7) har i nyere tid sett at tynne nervefibre også blir affisert ved «entrapmentnevropati», kanskje til og med før de tykke nervefibrene. Derfor foreslås det at man også bør teste funksjon av tynnfibre (7).
Trykk
Det er vanskelig å si hvor mye og hvor lenge trykket skal stå for å gjøre skade. Man ser at tid er en viktig faktor. En studie viste at direkte trykk, 30 mm Hg, førte til reversibel skade etter 2-4 timer, mens trykk utover dette førte til muligens irreversibel skade. Kompresjon på 400 mm Hg førte til mer alvorlig skade etter to timer sammenlignet med 15 minutter (5).

I nerveroten vil et totimers trykk på 50-75 mm Hg gi reduksjon i evne til å aktivere muskel, mens et 100-200 mm Hg trykk vil gi total konduksjonsblokk (paralyse) og det er usikkert på om man vil restituere av dette (5). Eksempelvis ønsker man å operere Cauda Equina-syndrom (CES) innen 48 timer fra debutstart eller tidligere, for å unngå varig nerveskade (8). En nevrolog jeg snakket med anbefalte innleggelse på sykehus innen 72 timer ved skiveprolaps med parese grad 3 eller lavere, selv om dette er varierende mellom sykehus og mellom land. Mest brukt for å gradere muskelparese er nok Oxford scale, eller Medical Research Council scale of muscle strength (MRC-scale) (9).

Strekk av nerverot
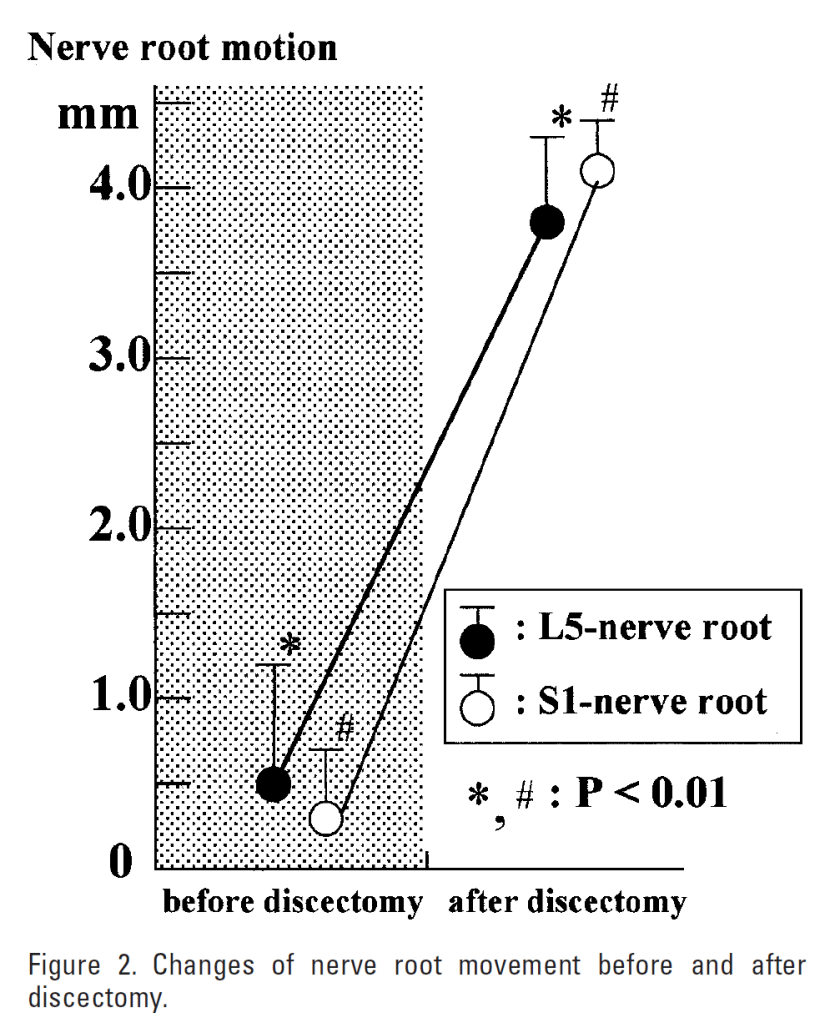
I all snakket om kompresjon skal man ikke glemme at strekk av nerverot også kan gi radikulopati. Det har blitt sett at skiveprolaps kan feste seg fast til dura mater til nerverot (17). I en studie så man at denne sammenklebingen kunne føre til drag på isjiasnerven og dermed radikulær smerte. Kirurgi bedret bevegelse av nerverot (17). Dette har også blitt sett i en annen studie der det var stor forskjell i glidning av nerverot før og etter operasjon (18).
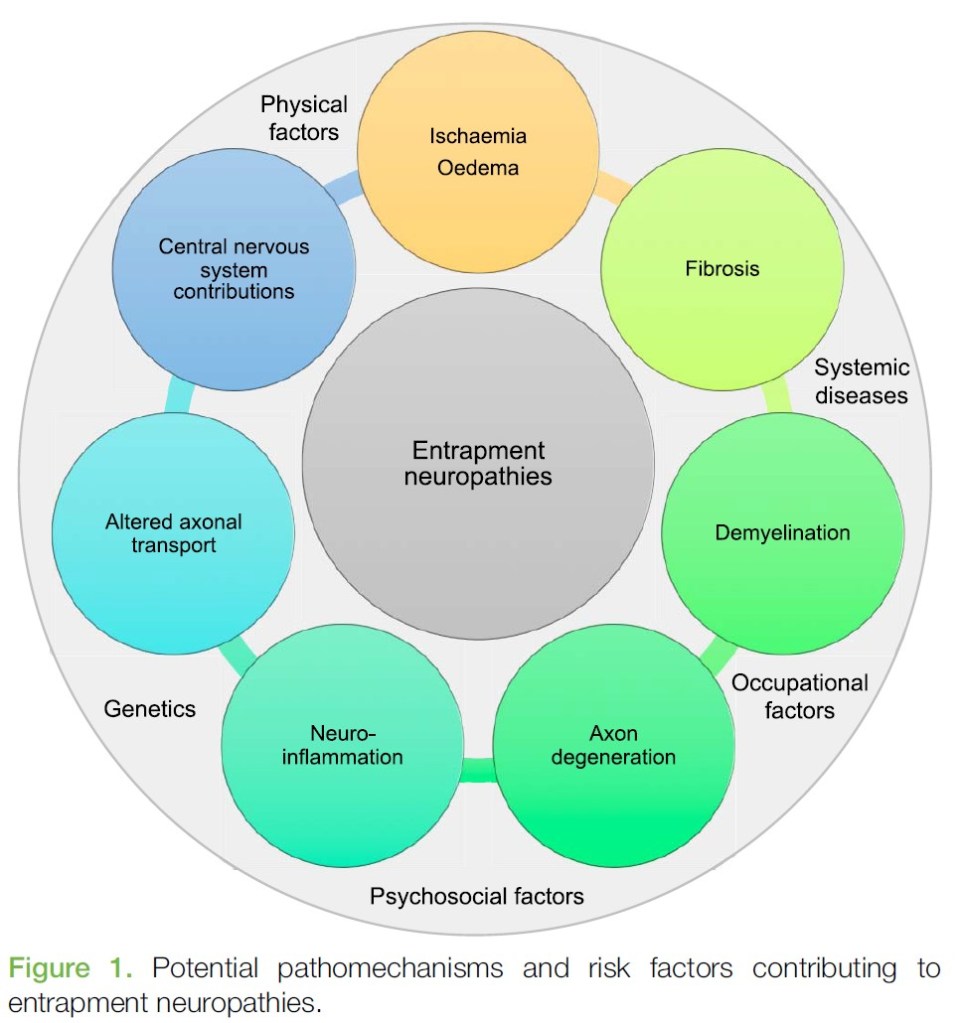
Skade på nerve kan føre til degenerasjon og en nevroinflammatorisk tilstand som kan gi nevropatisk smerte, og man har sett både hyperalgesi og allodyni etter langvarig trykk på nerve (5). Det er ikke kun trykk som er viktig. Man har sett at inflammasjon, uten trykk på nerve, kan gi radikulopati (10–12). Andre faktorer er nevnt i forrige innlegg, og Schmid et al. (7) har laget denne fine oversikten:
Klassifisering
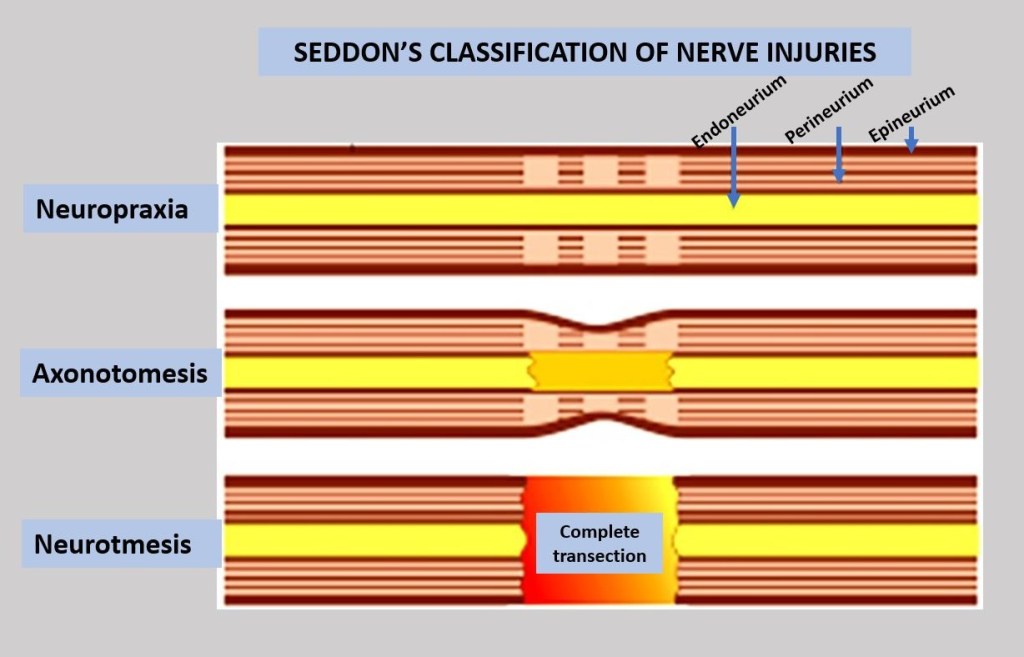
Nerveskader på perifere nerver kan klassifiseres, og de to som oftest tas i bruk er Seddon og Sunderland klassifikasjon, selv om dette kanskje er mer aktuelt ved knusnings-/kuttskade (13). Seddons klassifikasjon deler nerveskader i tre.
Sunderland klassifikasjon deler nerveskader inn i fem, og brukes ofte ved kirurgisk vurdering (13).

Problemet med mye av forskningen på nerveskade er at de er gjort på akutt og ganske alvorlige skader. En skiveprolaps kan utvikle seg sakte, og gradvis gi et økende trykk på nerven. Som beskrevet kan et såpass lite trykk som 20-30 mm Hg forstyrre den venøse sirkulasjonen (7).

Trykkgradienten er et viktig stikkord her. Trykket fra arteriene i epinevriet skal overstige kapillærtrykket i en aksonbunt, som igjen skal overstige trykket inne i aksonbunten osv., se bilde under (14).

Allikevel er det ikke svart-hvitt ved nerveskade/radikulopati. Kompresjon av nerve kan være asymptomatisk, bl.a. sett ved MR (7). Det er også vist at mange personer med radikulopati, påvist ved nevrofysiologisk undersøkelse, ikke har utslag ved nevrologisk orienterende prøver. En studie viste at 31 % av disse personene ikke hadde noen tegn på muskelsvakhet, og 45 % ikke hadde endring i sensibilitet (15). Denervasjon blir mer tydelig etter noen dager/uker etter skade, og det tar lengre tid før det blir synlig i distale muskler sammenlignet med proksimale muskler (16). Kanskje man også skal unngå å alltid kalle det nerveskade? Per Brodal kalte det i et foredrag «isvimeslått nerve».
Oppsummering
Radikulopati skjer når nervekonduksjonen i en nerve er blokkert, og det kjennetegnes ved nedsatt kraft, sensibilitet og/eller reflekser. Tradisjonelt tenker man at de tykke fibrene er i hovedsak affisert, men man har nå sett at de tynne fibrene også blir affisert. Derfor bør det, i tillegg til test av tykke fibre, inkluderes undersøkelse av tynnfibre. Størrelse, varighet og type trykk er avgjørende for om det utvikler seg til å bli nerveskade.
Referanseliste
1. Bogduk N. On the definitions and physiology of back pain, referred pain, and radicular pain. Pain. 15. desember 2009;147(1–3):17–9.
2. Hartvigsen J, Hancock MJ, Kongsted A, Louw Q, Ferreira ML, Genevay S, mfl. What low back pain is and why we need to pay attention. Lancet Lond Engl. 09 2018;391(10137):2356–67.
3. Solberg AS, Kirkesola G. Klinisk undersøkelse av ryggen. Kristiansand: HøyskoleForlaget; 2007.
4. Lind P. Ryggen: undersøgelse og behandling af nedre ryg. 2. utg. Kbh.: Munksgaard Danmark; 2011.
5. Nordin M, Frankel VH, redaktører. Basic biomechanics of the musculoskeletal system. 4th ed, international ed. Philadelphia: Wolters Kluwer/Lippincott Williams & Wilkins; 2012. 454 s. (Wolters Kluwer Health).
6. Rosso G, Liashkovich I, Gess B, Young P, Kun A, Shahin V. Unravelling crucial biomechanical resilience of myelinated peripheral nerve fibres provided by the Schwann cell basal lamina and PMP22. Sci Rep. 2. desember 2014;4:7286.
7. Schmid AB, Fundaun J, Tampin B. Entrapment neuropathies: a contemporary approach to pathophysiology, clinical assessment, and management. Pain Rep [Internett]. 22. juli 2020 [sitert 24. september 2020];5(4). Tilgjengelig på: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7382548/
8. Kapetanakis S, Chaniotakis C, Kazakos C, Papathanasiou JV. Cauda Equina Syndrome Due to Lumbar Disc Herniation: a Review of Literature. Folia Med (Plovdiv). 20. desember 2017;59(4):377–86.
9. O’Neill S, Jaszczak SLT, Steffensen AKS, Debrabant B. Using 4+ to grade near-normal muscle strength does not improve agreement. Chiropr Man Ther [Internett]. 10. oktober 2017 [sitert 14. november 2020];25. Tilgjengelig på: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5633899/
10. Andrade P, Visser-Vandewalle V, Philippens M, Daemen MA, Steinbusch HWM, Buurman WA, mfl. Tumor necrosis factor-α levels correlate with postoperative pain severity in lumbar disc hernia patients: opposite clinical effects between tumor necrosis factor receptor 1 and 2. Pain. november 2011;152(11):2645–52.
11. Chen C, Cavanaugh JM, Ozaktay AC, Kallakuri S, King AI. Effects of phospholipase A2 on lumbar nerve root structure and function. Spine. 15. mai 1997;22(10):1057–64.
12. Deyo RA. Real help and red herrings in spinal imaging. N Engl J Med. 14. mars 2013;368(11):1056–8.
13. Chhabra A, Ahlawat S, Belzberg A, Andreseik G. Peripheral nerve injury grading simplified on MR neurography: As referenced to Seddon and Sunderland classifications. Indian J Radiol Imaging. 2014;24(3):217–24.
14. Sunderland S. The nerve lesion in the carpal tunnel syndrome. J Neurol Neurosurg Psychiatry. juli 1976;39(7):615–26.
15. Lauder TD, Dillingham TR, Andary M, Kumar S, Pezzin LE, Stephens RT, mfl. Effect of history and exam in predicting electrodiagnostic outcome among patients with suspected lumbosacral radiculopathy. Am J Phys Med Rehabil. februar 2000;79(1):60–8; quiz 75–6.
16. Ropper AH, Zafonte RD. Sciatica. N Engl J Med. 26. mars 2015;372(13):1240–8.
17. Berthelot J-M, Laredo J-D, Darrieutort-Laffite C, Maugars Y. Stretching of roots contributes to the pathophysiology of radiculopathies. Joint Bone Spine. 2018;85(1):41–5.
18. Kobayashi S, Shizu N, Suzuki Y, Asai T, Yoshizawa H. Changes in nerve root motion and intraradicular blood flow during an intraoperative straight-leg-raising test. Spine. 1. juli 2003;28(13):1427–34.