Det å ha isjias (radikulær smerte) kan være en veldig smertefull opplevelse. Hvordan går det egentlig med de som har prolaps og isjias på kort og lang sikt?
I dette innlegget snakkes det i hovedsak om den radikulære smerten, ikke ryggsmertene. Det er ikke mange studier på kun naturlig forløp av radikulær smerte, så mange av studiene har tatt fra kontrollgruppene eller konservativ behandling i RCT-er. Det gir i det minste et innblikk.
På kort sikt
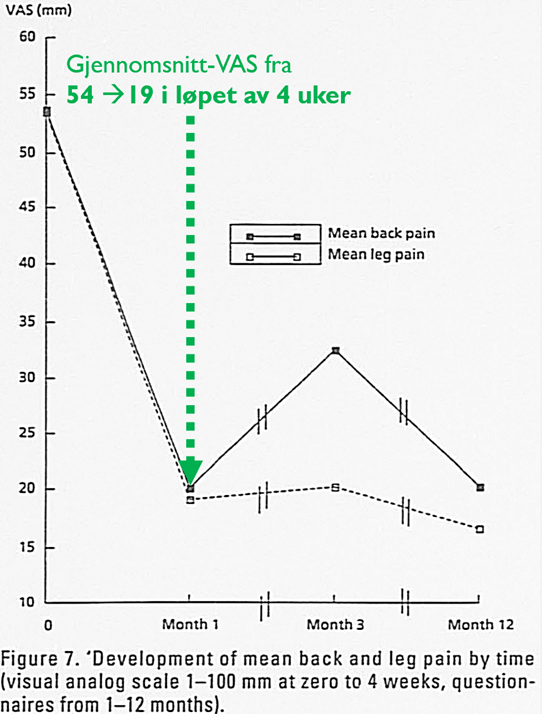
Det skjer en stor bedring de første 4 ukene. I studien av Weber med flere (1) undersøkte man de som hadde akutt radikulær smerte med nerverotssymptomer. Den første måneden gikk gjennomsnitts-VAS for bensmerten fra 54 til 19 (1). Jeg pleier ofte å forberede pasienten på en del smerter de første dagene, kanskje en uke eller to. Her handler det om å smertelindre pasienten så godt som mulig. Hvis det ikke er stor kraftsvikt eller tegn på cauda equina prøver man helst å unngå sykehusinnleggelse, da nervesmerter er vanskelig å smertelindre og man skal veldig sjeldent opereres på smerteindikasjon akutt (se forrige innlegg). Man må dessverre «ri ut stormen».
En annen studie viste lignende resultater som den første studien, der de undersøkte forløp og prognose hos pasienter med akutt isjias. De så at rundt en tredjedel rapporterte om stor bedring etter to uker, mens tre fjerdedeler hadde tilfredsstillende eller stor bedring etter 12 uker (2).

Det viste seg å være dårligere prognose hvis isjiassmertene varte i mer enn 30 dager, det var økte smerter ved sitting og mer smerter ved nys og hosting. De så også at en positiv SLR, og til en viss grad krysset SLR, var assosiert med dårligere resultat. Av de som det gikk dårlig med var det 70 % som hadde operert etter ett år (2).
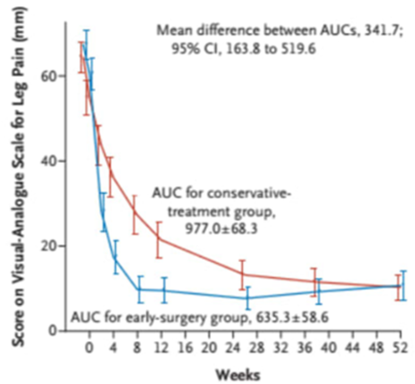
En annen studie der de sammenlignet tidlig kirurgi med konservativ behandling (råd, medisiner, fysio) så de etter 8 uker at en tredjedel var helt bra eller tilnærmet helt bra (3).
For å oppsummere, så går smerten ned ganske mye i snitt de første 2-4 ukene. Dette gir også mening ettersom det ofte er en nevroinflammasjon rundt nerveroten som forårsaker den radikulære smerten (4,5). Når immunforsvaret har fått ryddet opp så roer smertene seg. De neste ukene, frem mot 12 uker, går forbedringen litt saktere. Mange har fått en god bedring her. Dessverre er det noen som får vedvarende smerter.
En tredjedels-regelen, etter to uker
En tredjedels-regelen
Tom Jesson snakker om «rule of thirds» ved akutt isjias. I løpet av de to første ukene er det:
- 1/3 sjanse for at du blir mye bedre
- 1/3 sjanse for du blir litt bedre
- 1/3 sjanse for at det ikke er bedring eller at det blir verre
Dette er nok en god og riktig huskeregel!
Etter tre måneder?
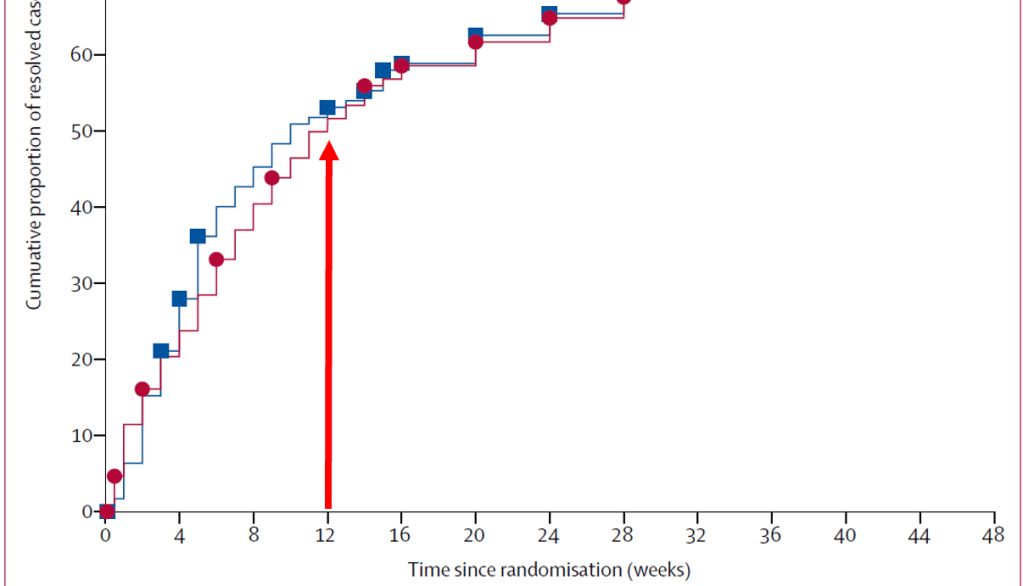
Hvis man skal trekke grove linjer så kan det se ut til at er omtrent halvparten som er bra i løpet av tre måneder. Man kan se det tydelig i denne studien, der de sammenlignet vanlig behandling med rask MR/kirurgisk vurdering. Se pil på figur under (6).

Hvordan går det på enda lengre sikt?
Selv om akutt oppstått ryggplager og isjias ofte blir mye bedre i løpet av de første ukene, ser man at halvparten har noe form for symptomer et halvt år eller mer (4). Og man ser at opp mot en tredjedel utvikler vedvarende smerte og funksjonstap som varer ett år eller mer (7). I en annen studie så man at 55 % av personene med isjias rapporterte om minst 30 % bedring i løpet av et år. Det var bedre prognose hos de som hadde tro på at de snart ville bli bedre, og at man ikke hadde mange andre plager relatert til rygg- og isjiassmertene (8).
Når man ser enda lengre frem i tid, henholdsvis 2 og 5 år, er det rundt 55-60 % som hadde en betydelig bedring eller hadde blitt helt bra (9,10). Husk, disse to studiene sammenligner konservativ behandling mot operasjon (som for så vidt har vist seg å ha omtrent samme resultater på lang sikt). Av de pasientene som hadde såpass vond at de ble lagt inn på sykehuset, var det 70 % som rapporterte om vedvarende isjias – selv 13 år etter (11).
Dette er ganske deprimerende tall å lese, men kanskje det er en årsak. Det kan nok tenkes at de har rekruttert fra en populasjon som har mer langvarige smerter eller man vet det går litt dårligere med. Selvfølgelig er det større sjanse for at det er plager i lengre tid hvis du blir lagt inn på sykehuset for smertene. Og for de som er med i studiene har som regel oppsøkt helsehjelp. Du vil ikke få med de som har mild isjias som ikke oppsøker helsehjelp.
4 av 5 er fornøyde etter et år
Selv om noen kanskje har symptomer i etterkant, sier omtrent 4 av 5 at de er ganske fornøyd med hvordan de har det etter et år (9,12,13). Dette må ta med en klype salt, da den store ATLAS-studien sier at 55 % er bra eller betydelig bedre etter et år (8).
Optimistisk, men realistisk
Noen pasienter kan bli frustrerte, fordi de gang på gang får høre at smertene deres kommer til å gå over. Men man kan se ut i fra tallene at det ikke går over hos alle.
Poenget her er ikke å være negativ. Poenget er at man må være ærlig ovenfor pasienten. Dessverre blir ikke alle bra. Som Tina, i “Live Well With Pain” sier i et «brev til klinikeren»:
I don’t understand why you didn’t make it clear to me from the beginning that there may well not be a ‘fix’, and that I may live in pain for the rest of my life.
Selvfølgelig tror jeg at man må prøve å være positiv og gi et håp ovenfor pasienten. Tro er veldig viktig, slik at man kan skape en positiv forventningseffekt. Men man må også være ærlig. Ordlegging er viktig. Man kan si noe ala:
Den verste smerten går over etter 4-6 uker, men det er nok sannsynlig at det vil gjøre vondt lengre enn det. For flesteparten er det håndterbar smerte som går over i løpet av et år, men for et mindretall kan smerten være mer vond, vedvare eller komme tilbake
Oppsummering
Etter de to første ukene vil 1/3 være mye bedre, 1/3 være litt bedre, mens 1/3 ikke være bedre eller verre. Etter tre måneder er omtrent halvparten bra. Etter et år er det fortsatt noen plaget, men rundt 4 av 5 vil fortelle at de er tilfredse.
Referanser
1. Weber H, Holme I, Amlie E. The natural course of acute sciatica with nerve root symptoms in a double-blind placebo-controlled trial evaluating the effect of piroxicam. Spine. 1993 Sep 1;18(11):1433–8.
2. Vroomen PCAJ, de Krom MCTFM, Knottnerus JA. Predicting the outcome of sciatica at short-term follow-up. Br J Gen Pract. 2002 Feb;52(475):119–23.
3. Peul WC, van den Hout WB, Brand R, Thomeer RTWM, Koes BW. Prolonged conservative care versus early surgery in patients with sciatica caused by lumbar disc herniation: two year results of a randomised controlled trial. BMJ. 2008 Jun 14;336(7657):1355–8.
4. Schmid AB, Tampin B. Section 10, Chapter 10: Spinally Referred Back and Leg Pain – International Society for the Study of the Lumbar Spine. In: Boden SD, editor. Lumbar Spine Online Textbook [Internet]. 2020 [cited 2020 Oct 4]. Available from: http://www.wheelessonline.com/ISSLS/section-10-chapter-10-spinally-referred-back-and-leg-pain/
5. Jesson T. Understanding sciatica. 2023.
6. Konstantinou K, Lewis M, Dunn KM, Ogollah R, Artus M, Hill JC, et al. Stratified care versus usual care for management of patients presenting with sciatica in primary care (SCOPiC): a randomised controlled trial. The Lancet Rheumatology. 2020 Jul 1;2(7):e401–11.
7. Schmid AB, Fundaun J, Tampin B. Entrapment neuropathies: a contemporary approach to pathophysiology, clinical assessment, and management. Pain Rep [Internet]. 2020 Jul 22 [cited 2020 Sep 24];5(4). Available from: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7382548/
8. Konstantinou K, Dunn KM, Ogollah R, Lewis M, van der Windt D, Hay EM. Prognosis of sciatica and back-related leg pain in primary care: the ATLAS cohort. Spine J. 2018 Jun;18(6):1030–40.
9. Lurie JD, Tosteson TD, Tosteson ANA, Zhao W, Morgan TS, Abdu WA, et al. Surgical versus nonoperative treatment for lumbar disc herniation: eight-year results for the spine patient outcomes research trial. Spine. 2014 Jan 1;39(1):3–16.
10. Atlas SJ, Keller RB, Wu YA, Deyo RA, Singer DE. Long-Term Outcomes of Surgical and Nonsurgical Management of Sciatica Secondary to a Lumbar Disc Herniation: 10 Year Results from the Maine Lumbar Spine Study: Spine. 2005 Apr;30(8):927–35.
11. Nykvist F, Hurme M, Alaranta H, Kaitsaari M. Severe sciatica: a 13-year follow-up of 342 patients. Eur Spine J. 1995;4(6):335–8.
12. el Barzouhi A, Vleggeert-Lankamp CLAM, Lycklama à Nijeholt GJ, Van der Kallen BF, van den Hout WB, Jacobs WCH, et al. Magnetic resonance imaging in follow-up assessment of sciatica. N Engl J Med. 2013 Mar 14;368(11):999–1007.
13. Hakelius A. Prognosis in sciatica. A clinical follow-up of surgical and non-surgical treatment. Acta Orthop Scand Suppl. 1970;129:1–76.